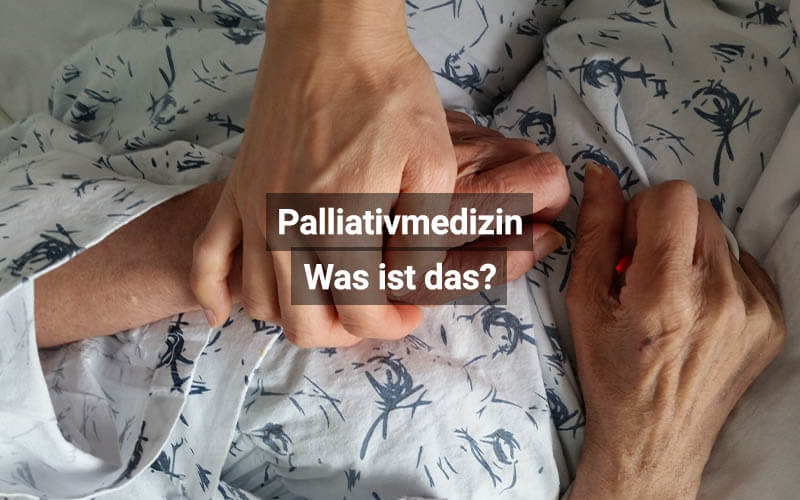
Die Palliativmedizin („Palliative Care“) rückt für Betroffene und Angehörige immer dann in den Fokus, wenn alle Behandlungsmethoden bei einer schweren Erkrankung ausgeschöpft sind und die Lebenserwartung begrenzt ist. In dieser letzten Lebensphase geht es um eine gezielte medizinische Begleitung, um die Symptome so erträglich wie möglich zu machen und Ängste vor dem Tod zu nehmen. Der Behandlungsschwerpunkt ist in der Mehrheit der Fälle aufgrund der aussichtslosen Situation nicht mehr kurativ. Nun geht es darum, das Leiden zu minimieren und für einen würdevollen Abschied zu sorgen.
Wie lang diese letzte Lebensphase ist, hängt von Fall zu Fall ab. Pauschale Angaben sind für den Einzelfall wenig aussagekräftig. In Hospizen finden Schwerkranke und Familienangehörige eine Möglichkeit, für eine optimale Betreuung in dieser schwierigen Lebenslage zu sorgen. Der folgende Beitrag fasst für Interessierte alles Wissenswerte und den aktuellen Stand zum Thema zusammen.
Inhaltsverzeichnis
Palliativmedizin: Was bedeutet der Begriff palliativ?
Dieser Fachbegriff leitet sich aus dem lateinischen Wort „palliare“ ab, was so viel wie „in einen Mantel hüllen“ heißt (lat. „pallium“ = der Mantel). Hier wird der beschützende und umsorgende Charakter palliativer Medizin unmittelbar deutlich. Palliativmediziner/innen bzw. entsprechendes Fachpersonal in Pflegeheimen oder Hospizen bejahen das Leben ebenso wie das Sterben, das als natürlicher Prozess akzeptiert wird. Im Mittelpunkt stehen Anstrengungen, um diesen Prozess für alle Beteiligten so würdevoll wie nur möglich zu gestalten. Daher geht es abgesehen von der medizinischen Behandlung (z. B. zwecks Schmerzlinderung bzw. Schmerztherapie) auch um Gespräche bzw. eine psychologische Begleitung (auch für Angehörige). Auch wenn eine Heilung nicht mehr möglich erscheint, wird die medizinische Behandlung nicht eingestellt. Nur der Schwerpunkt bzw. die Zielsetzung ändert sich.
Palliativmedizin: Lebensqualität als übergeordnetes Ziel der Behandlung
Der hippokratische Eid, den Ärzte/-innen leisten, verfolgt das Ziel, Menschen mittels Therapien von ihren Krankheiten zu heilen. Bei machen Krankheitsbeschwerden, wie z.B. vielen aggressiven Krebsarten, ist dieses Ziel irgendwann nicht mehr zu erreichen: Die Gesundheit ist durch den Krebs zu stark beeinträchtigt, um eine weitere Chemotherapie überstehen zu können. Dann kommt es zu einer Nutzenabwägung: Macht eine weitere Behandlung des/der Kranken noch Sinn? Irgendwann rückt dann in der Palliativmedizin der Fokus auf Lebensqualität, die bestmöglich erhalten werden soll.
Die Rücksprache mit Ärzten/-innen zeigt z.B., ob eine Operation oder eine weitere Chemotherapie bei einer Krebserkrankung noch Sinn macht. Je schwächer der Körper durch die Krankheit schon ist, desto belastender werden die Nebenwirkungen sein. Oft treffen Angehörige und Betroffene dann die Entscheidung, im Falle einer unheilbaren Krankheit die Lebensqualität bestmöglich zu beeinflussen. Das geschieht etwa in Form von Schmerzmitteln zur Linderung, bei Angstzuständen können auch beruhigende Mittel hinzukommen. Viel wichtiger ist aber die enge persönliche Begleitung von Palliativpatienten/-innen, damit diese sich zu keiner Zeit allein fühlen. Im Vordergrund palliativer Maßnahmen stehen die Bedürfnisse, also das, was der/die Patient/in will bzw. was ihm/ihr gut tut. Insofern ist palliative Medizin in rechtlicher Hinsicht klar von aktiver Sterbehilfe abzugrenzen.
Welche Arten von palliativer Behandlung gibt es?
Unheilbar kranke Menschen finden oft in stationären palliativen Einrichtungen wie Krankenhäusern oder Hospizen eine intensive Betreuung in der letzten Lebensphase. Für viele Angehörige ist es eine große Erleichterung, einen geliebten Menschen rund um die Uhr gut versorgt zu wissen. Je nach Zustand kann es auch gelingen, Patienten/-innen wieder zu stabilisieren, sodass sie zuhause ihren letzten Lebensabschnitt verbringen können. Ihr Wunsch ist entscheidend!
Wie lange die Phase palliativer Behandlung andauert, ist von Fall zu Fall sehr unterschiedlich. Es kann auch sein, dass ein/e Patient/in im Altenheim über einen längeren Zeitraum im so genannten Palliativnetzwerk ist. Eine medizinische Behandlung kann dann nur notwendig sein, wenn akute Beschwerden vorliegen.
Da vor allem ältere Menschen am liebsten zu Hause bleiben wollen, ist auch eine ambulante palliative Versorgung möglich. Diese kann durch niedergelassene Ärzte/-innen oder Pflegedienste gewährleistet werden, wobei die Möglichkeiten am Standort zu konkretisieren sind. Nicht selten sind auch ehrenamtliche Helfer/innen involviert, sodass sich auf diesem Weg eine intensive palliative Behandlung sicherstellen lässt. Die Palliativversorgung ist von Ort zu Ort unterschiedlich, wobei entsprechende Netzwerke generell in den letzten Jahren ausgebaut worden sind.
Palliativärzte/-innen und Fachkräfte arbeiten interdisziplinär
Bis hierhin ist bereits deutlich geworden, dass Palliativärzte/-innen weit über die klassische Medizin hinausgehen. In diesem Sinne geht es nicht mehr nur um medizinische Fragen bzw. die Medikation, sondern auch um psychosoziale Aspekte und vor allem die Belange des/der Betroffenen. Daher arbeiten in der Palliativversorgung Ärzte/-innen, Pflegekräfte, Psychologen/-innen, Seelsorger/innen und Sozialarbeiter/innen Hand in Hand, um ein schützendes Netzwerk über schwerkranke Menschen zu legen. Dieses Netz fängt auch Betroffene auf, die nicht selten unter der belastenden Situation leiden und ebenfalls Trost in Gesprächen finden können.
Nicht selten geht es bei der Beratung auch um Rechtsfragen (Stichworte Patientenverfügung und Vorsorgevollmacht). Diese Dokumente erlangen eine zentrale Wichtigkeit, falls der/die Betroffene selbst keine Entscheidungen mehr treffen kann. Mit diesen Dokumenten lässt sich vor dem Tod genau festlegen, welche Behandlung in welcher Situation gewollt ist, und welche nicht. Ohne diese Dokumente stehen die Hinterbliebenen selbst oft vor schweren Entscheidungen. Auch hier kann das Palliativnetzwerk seinen schützenden Charakter ausspielen.
Je nach Beschwerdebild findet weiter eine medizinische Behandlung mit dem Ziel der Symptomlinderung statt. Oftmals werden Medikamente gegeben, um starke Schmerzen erträglicher zu machen. Appetitlosigkeit, Atemprobleme und Angstzustände sind weitere typische Symptome, die im Sinne der Erhöhung der Lebensqualität gezielt behandelt werden. Natürlich werden die Betroffenen professionell gepflegt und umfassend versorgt, was für eine hohe Lebensqualität ebenfalls eine wichtige Rolle spielt.
Das zeigen Studien zur Wirkung von Palliativmedizin
Mittlerweile gibt es wissenschaftliche Studien zur Wirkung palliativer Medizin. In einem Krankenhaus in Boston wurde eine Studie mit schwerkranken Patienten/-innen in der letzten Lebensphase durchgeführt. Die Ergebnisse aus Fragebögen deuten darauf hin, dass palliative Medizin tatsächlich als Verbesserung der Lebensqualität empfunden wird. Zahlenmäßig lässt sich die Wirkung daran ablesen, dass Patienten/-innen mit palliativer Versorgung einige Wochen länger leben.
Je früher die palliative Begleitung für Betroffene einsetzt, desto besser fällt die Lebensqualität aus. Idealerweise werden Betroffene mit einer niederschmetternden Diagnose erst gar nicht allein gelassen, sondern sofort durch ein Palliativnetz aufgefangen.
Auch wenn man mit Blick auf den letzten Lebensabschnitt eher an das hohe Alter denkt, finden auch Jugendliche und Kinder mit schweren Krankheiten in solchen Einrichtungen ein würdevolles letztes Zuhause mit sehr engmaschiger medizinischer und psychologischer Betreuung. Es ist zu erwarten, dass Palliativnetzwerke in den kommenden Jahren weiter ausgebaut werden, zumal durch den interdisziplinären Ansatz immer mehrere Fachleute Hand in Hand arbeiten müssen.
Weitere Informationen rund um die Palliativmedizin hält unter anderem die Website der Österreichischen Palliativgesellschaft bereit.
Häufige Fragen
- Was ist Palliativmedizin?
- Wann wird Palliativmedizin angewendet?
- Welche Arten von Palliativmedizin gibt es?
Die Palliativmedizin ist dann gefragt, wenn alle Behandlungsmethoden bei einer schweren Erkrankung ausgeschöpft sind und die Lebenserwartung des/der Patienten/-in begrenzt ist. Es geht um eine gezielte medizinische Begleitung des Sterbens. Die Symptome sollen so erträglich wie möglich werden und die Ängste vor dem Tod möglichst genommen werden
Palliativmedizin kommt immer dann zum Einsatz, wenn bei einer schweren Erkrankung alle Behandlungsmöglichkeiten ausgeschöpft wurden und keine Chance mehr auf Heilung besteht. Die Palliativmedizin soll das Sterben eines/einer Patienten/-in begleiten und erträglich machen.
Unheilbar kranke Menschen können in stationären palliativen Einrichtungen (z.B. Krankenhäusern, Hospizen) betreut werden. Je nach Gesundheitszustand der Patienten/-innen ist aber auch eine ambulante palliative Betreuung zuhause möglich. Die Behandlungsdauer hängt jeweils vom entsprechenden Einzelfall ab.