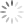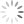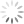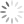Die Herzinsuffizienz – auch als Herzmuskelschwäche oder Herzschwäche bezeichnet – ist in Österreich einer der häufigsten Ursachen für eine stationäre Krankenhausbehandlung bei Erwachsenen und gehört hierzulande zu den wichtigsten Todesursachen. Durch abnehmende Leistungsfähigkeit des Herzmuskels kann der Körper nicht mit ausreichend Blut und damit lebenswichtigem Sauerstoff und Nährstoffen versorgt werden. Dies hat eine Unterversorgung des Organismus zur Folge. Bei fortgeschrittener Erkrankung drohen der plötzliche Herztod und ein akutes Versagen des Herzens. Der folgende Artikel gibt einen umfassenden Überblick.
Herzinsuffizienz – Definition
Die Definition der Herzinsuffizienz ergibt sich aus klinischen Beschwerden oder Anzeichen, die aus einer strukturellen oder funktionellen Veränderung des Herzens mit verminderter Pumpleistung und Belastbarkeit resultieren. Am häufigsten ist die linke Herzkammer (linker Ventrikel) betroffen. Der Körper erhält zu wenig Blut und Sauerstoff für die Aufrechterhaltung des Stoffwechsels und leitet Gegenmaßnahmen zur Leistungssteigerung des Herzmuskels ein. Damit lässt sich das Herzzeitvolumen jedoch nur kurzfristig verbessern. Die Einteilung der einzelnen Formen der Herzschwäche erfolgt nach Ursache und Auswirkung der Erkrankung.
Inhaltsverzeichnis
Herzinsuffizienz mit reduzierter Auswurfleistung bei Koronarer Herzkrankheit betrifft vor allem Männer. Bei Frauen liegt eher eine Füllungsstörung durch entzündliche Prozesse vor. Derzeit wird in Studien untersucht, ob eine Anpassung der Medikamentendosis an das Geschlecht der Betroffenen prognostische Vorteile bewirkt.
Herzinsuffizienz – Formen
Die European Society of Cardiology (ESC) unterteilt die Herzinsuffizienzen nach Schweregrad in drei Stufen, wobei die Zuordnung durch situative Verbesserung oder Verschlechterung der Krankheitssymptome erschwert sein kann. Diese Stufeneinteilung erfolgt häufig bei der Zuteilung von Patienten/-innen im Rahmen klinischer Studien und wirkt sich daher auf die Behandlung aus.
Herzinsuffizienz mit erhaltener Linksventrikulärer Ejektionsfraktion („Heart failure with preserved ejection fraction“), HFpEF
Bei dieser Form der Herzschwäche ist die Herzkammerfüllung in der Füllungsphase (Diastole) gestört. Ursächlich ist häufig eine Verdickung des Herzmuskels mit Einengung der Herzhöhlen durch eine Arterielle Hypertonie (Bluthochdruckerkrankung). Eine Steigerung der Kontraktionskraft (Pumpleistung) kann dies in Ruhe begrenzt kompensieren, jedoch nicht bei Anstrengung und Mehrbedarf des Körpers. Eine beginnende HFpEF kann symptomfrei verlaufen, obwohl Blutwerte und Herzultraschall die Erkrankung bereits nachweisen können.
Herzinsuffizienz mit leichtgradig reduzierter Linksventrikulärer Ejektionsfraktion („Heart failure with mildly reduced ejection fraction“), HFmrEF
Die HFmrEF ist meist Folge einer Gefäßverkalkung am Herzen mit Minderdurchblutung (Koronare Herzkrankheit, KHK). Eine reduzierte Auswurfleistung von 40-49 % des Füllvolumens der linken Herzkammer in der Systole (Austreibungsphase des Herzens) entsteht. Die Ausprägung klinischer Symptome hängt vom Erfolg der Therapiemaßnahmen ab.
Herzinsuffizienz mit reduzierter Linksventrikulärer Ejektionsfraktion („Heart failure with reduced ejection fraction“), HFrEF
Bei fortgeschrittener Herzinsuffizienz mit einer Auswurfleistung des linken Ventrikels von weniger als 40 % der Füllung können auch bei optimaler Therapie klinische Symptome vorliegen. Zudem steigt das Risiko für Komplikationen wie die akute kardiale Dekompensation und Herzrhythmusstörungen kontinuierlich an.
Bei allen drei Formen wird die Niere unzureichend durchblutet. Diese setzt reaktiv Prozesse in Gang und schüttet Botenstoffe aus, um die Blutzirkulation zu verbessern. Es kommt zu einer verringerten Urinproduktion und Verengung der Blutgefäße, was jedoch auf Dauer Herz und Körper zunehmend belastet – ein Teufelskreis.
Die Herzinsuffizienz kann weiterhin unterteilt werden nach der betroffenen Herzhälfte in Linksherzinsuffizienz, Rechtsherzinsuffizienz und globale (beidseitige) Herzinsuffizienz sowie nach zeitlichem Verlauf in akute Herzinsuffizienz, etwa nach Herzinfarkt, und chronische Herzinsuffizienz. Es muss immer geklärt werden, ob die Stoffwechsellage aktuell stabil ist oder eine „Dekompensation“ mit entglittenem Wasser- und Salzhaushalt vorliegt.
Herzinsuffizienz – Symptome
Bei einer Herzinsuffizienz ist das Herz nicht mehr in der Lage dem Körper für die Versorgung der Organe die benötigte Menge an Blut zu liefern. Der dadurch entstehende Sauerstoffmangel belastet die Organe. Diese Symptome können je nach Schweregrad variieren und sind im Kontext aller Erkrankungen einer Person zu werten.
Eine Unterversorgung des Organismus zeigt sich in Müdigkeit, Kurzatmigkeit, Ödeme in den Beinen und Füßen, ein schneller oder unregelmäßige Herzschlag, und Brustschmerzen. Häufig leiden Patientinnen und Patienten mit Herzinsuffizienz unter Atemnot, Müdigkeit, Übelkeit und Angstgefühlen.
Linksherzschwäche
Sie äußert sich in mangelnder Durchblutung des Körpers mit Fehlfunktionen vieler Organe. Es treten Schwindel, Verwirrtheit und Schwäche auf. Zudem kann sich eine Herzklappenundichtigkeit entwickeln, wodurch Blut in die Lunge zurückfließt (Stauungslunge), was Luftnot und Husten zunächst bei Belastung des Körpers, im weiteren Krankheitsverlauf auch in Ruhe auslösen kann.
Rechtsherzschwäche
Bei einer Rechtsherzschwäche staut sich das Blut vor dem Herzen und belastet so vor allem die Leber und den Darm. Gleichzeitig wird zu wenig Blut in die linke Herzkammer gepumpt, was Symptome der Linksherzschwäche auslöst (bei intakten Herzklappen allerdings keinen Lungenstau).
Weitere Symptome
Häufig liegen bei Herzinsuffizienz Begleiterkrankungen vor, die eigene Symptome verursachen. So führt beispielsweise eine erhöhte Herzfrequenz (Bradykardie) zu Kopfschmerzen, Diabetes resultiert in Blutzuckerschwankungen und Nierenfunktionsstörungen, Schilddrüsenfunktionsstörungen verursachen gelegentlich Herzrhythmusstörungen. Weitere Symptome sind Müdigkeit, Gewichtsverlust, Flüssigkeit in Füßen und Beinen oder vermehrter Harndrang in der Nacht.
Herzinsuffizienz – Stadien
Abhängig von den Symptomen der Herzinsuffizienz erfolgt eine Einteilung in klinische Stadien, anhand derer die Prognose für die Betroffenen abgeschätzt werden kann.
Die NYHA-Klassifikation der New York Heart Association ist die hierzulande wichtigste, oft in klinischen Studien zugrunde gelegte Einteilung. Sie unterteilt die Herzinsuffizienz in Stadium I bis IV. Dabei kennzeichnet I eine symptomlose, nur durch Untersuchung feststellbare Erkrankung ohne Einschränkung der Belastbarkeit im Alltag. In Stadium II treten Symptome ausschließlich bei stärkerer Belastung und nicht in Ruhe auf, wohingegen in Stadium III bereits bei leichter Belastung Symptome entstehen. In Ruhe bleibt der Patient/-in weiter ohne Beschwerden. Bei Stadium IV sind die Betroffenen selbst bei Ruhe nicht mehr beschwerdefrei.
Nach der Einteilung der ACC/AHA (American College of Cardiology und American Heart Association), auf der vor allem amerikanische Leitlinien aufbauen, werden Stadium A (Risiko für die Entwicklung einer Herzinsuffizienz) und Stadium B-D (manifeste Herzschwäche mit leichten bis schweren Symptomen) unterschieden.
Herzinsuffizienz – Ursachen
Bei jeder neu diagnostizierten Herzschwäche ist es erforderlich, aktiv nach deren Ursache zu suchen und diese möglichst zu beheben, um den Krankheitsprogress aufzuhalten.
Westliche Erkrankungen und Metabolisches Syndrom
In der westlichen Welt werden bis zu 90 % der Fälle von Herzinsuffizienz durch Bluthochdruck, Koronare Herzerkrankung oder eine Kombination dieser Krankheitsbilder, ausgelöst. Die Risikofaktoren für deren Entstehung überlappen teilweise im „Wohlstandssyndrom“ (metabolisches Syndrom), zu dem Zucker- und Fettstoffwechselstörungen und Übergewicht gehören. Auch Rauchen stellt ein Risiko dar.
Herzrhythmusstörungen
Eine mit zunehmendem Alter vermehrt auftretende Herzrhythmusstörung ist das Vorhofflimmern, das mit einem unregelmäßigen, häufig beschleunigten Herzschlag einhergeht. Es belastet das Herz durch ungleiche Füllvolumina und gefährdet die Durchblutung des Herzmuskels.
Herzklappenerkrankungen
Bei Herzklappenverkalkungen muss das Herz gegen einen erhöhten Widerstand anpumpen, um das Blut durch die Klappen voranzutreiben. Anfangs kann die Kraft hierzu durch eine Verdickung des Herzmuskels erzielt werden, der jedoch infolgedessen schlechter durchblutet und somit geschwächt wird.
Angeborene Herzfehler
Angeborene Herzfehler stören die komplexen Abläufe der Herzarbeit oder erschweren diese massiv, was auf Dauer eine Funktionsstörung des Herzmuskels auslösen kann.
Kardiomyopathien
Kardiomyopathien sind eine Gruppe von Herzmuskel-Erkrankungen, die aus Infektionen, Stoffwechselstörungen oder auch rheumatischen Erkrankungen resultieren. Sie stören die Herzfunktion und überlasten den Herzmuskel.
Herzinsuffizienz – Risikofaktoren
Ein ungünstiger Lebensstil kann Erkrankungen fördern, die einzeln oder kombiniert eine Herzschwäche auslösen können. So entstehen aus körperlicher Inaktivität und Übergewicht eine Zuckerkrankheit (Diabetes) und Bluthochdruck, die vor allem bei gleichzeitigem Auftreten Risikofaktoren für die Entstehung einer Koronaren Herzerkrankung sind. Auch Alkoholkonsum und Infekte belasten das Herz stark.
Herzinsuffizienz – Diagnose und Untersuchungen
Auf das Anamnesegespräch, welches Fragen nach Vorerkrankungen, Risikoverhalten, familiären Erkrankungen, aktuellen Beschwerden und Vorbefunden umfasst, folgt die körperliche Untersuchung. Vor allem beim Abhören (Auskultation) von Herz und Lunge ergeben sich oft erste Hinweise auf Störungen des Kreislaufsystems und deren mögliche Ursachen.
Mittels einer Blutprobe kann eine Messung der Herzproteine erfolgen, die im Rahmen der Erkrankung ansteigen und bei der Therapieüberwachung wichtig sind. Fett- und Zuckerwerte, Nierenwerte und weitere Parameter helfen ebenfalls bei der Diagnose. Im EKG (Elektrokardiogramm) wird der Herzrhythmus beurteilt. Im Herzultraschall werden die Herzkammern und Herzklappen dargestellt und die Herzfüllung und Auswurfleistung gemessen.
Zur Diagnose bieten sich weitere Untersuchungen wie Kardio-MRT oder Herzkatheter, die Informationen über die herzeigene Blutversorgung liefern.
Herzinsuffizienz – Therapie
Ist die Diagnose erfolgt, wird die notwendige Therapie veranlasst. Sowohl mit einer Optimierung des Lebensstils als auch durch medikamentöse oder operative Behandlung kann zu einer Verbesserung der Leistungsfähigkeit des Herzen führen.
Nicht-medikamentöse Therapie („lifestyle“)
Diese zielt auf das Erreichen eines gesunden Lebensstils ab und umfasst Rauchstopp, mediterrane Ernährung, regelmäßige Ausdauer-/Bewegung im Alltag und die Optimierung von Blutzucker und Blutfettwerten. In Herzsportgruppen lernen Patienten/-innen herzschützende und gesundheitsfördernde Trainingsroutinen.
Das Gewicht sollte bei Menschen mit Herzschwäche täglich bestimmt werden. Es wird empfohlen, täglich 1,5 bis 2 Liter pro Tag zu trinken und das Essen moderat zu salzen (ein Salzverzicht ist nicht erforderlich).
Medikamente und Herz-OP
Grundsätzlich sollten alle Begleiterkrankungen und Auslöser der Herzschwäche bestmöglich behandelt und eingestellt werden und die Pneumokokken- und Grippeschutzimpfungen wahrgenommen werden.
Die medikamentöse Therapie der Herzschwäche soll die Kompensationsversuche des Körpers unterdrücken, da diese auf Dauer ineffizient sind und Herz und Körper zunehmend belasten.
Eine Flüssigkeitsansammlung in Beinen oder Lunge kann mit ausschwemmenden Medikamenten (Diuretika) behandelt werden. Bei reduzierter Auswurfleistung erfolgt eine Stufentherapie mit verschiedenen Wirkstoffen, deren Effizienz eine regelmäßige Überwachung erforderlich macht. Außerdem findet eine engmaschige Kontrolle von Blutdruck, Blutsalze und der Nierenfunktion statt, vor allem aber nach Therapieänderung. Wichtig ist eine zuverlässige Einnahme der Medikamente entsprechend der Verordnung, die nicht eigenmächtig ohne Rücksprache mit dem/der Arzt/Ärztin geändert werden darf. Frei verkäufliche Schmerzmittel können Herz und Nieren belasten und sollten nur nach Absprache eingenommen werden.
Bei asynchroner Aktivität der rechten und linken Herzhälfte kann eine Herzschrittmacher-Behandlung die Herzleistung verbessern. Drohen bei weit fortgeschrittener Erkrankung lebensgefährliche Herzrhythmusstörungen, so kann ein Defibrillator eingesetzt werden, der durch Abgabe eines kleinen Stromstoßes die Rhythmusstörung beenden kann.
Bei einem Herzklappenfehler oder bei Durchblutungsstörungen der herzeigenen Blutgefäße kommen Herzkatheteruntersuchungen und Herzoperationen zum Einsatz. Droht das Herz komplett zu versagen, kann eine Herztransplantation und überbrückend der Einsatz eines Kunstherzens eine Therapieoption sein.
Nach akutem Krankenhausaufenthalt aufgrund einer Dekompensation der Herzinsuffizienz sollte über die Durchführung einer Rehabilitationsmaßnahme nachgedacht werden.
Herzinsuffizienz – Lebenserwartung
Die Prognose der Herzinsuffizienz hängt von deren Ursache und Ausprägung ab und verschlechtert sich mit Fortschreiten der Erkrankung, wobei die Überlebenswahrscheinlichkeit und -zeit nach dem ersten Krankenhausaufenthalt wegen Herzschwäche drastisch abfallen. Daher sollten Menschen mit bekannter Herzschwäche frühzeitig die Lebensweise und sämtliche therapeutische Maßnahmen optimieren. In Stadium II nach NYHA liegt die Zwei-Jahres-Sterblichkeit um 15 Prozent, in Stadium III um 30 Prozent.
Herzinsuffizienz vorbeugen
Ein bewusster, gesunder Lebensstil reduziert das Risiko für viele Erkrankungen, die zu einer Herzschwäche führen können. Vor allem bei Fällen von Herzerkrankungen in der Familie sind Check-Up-Untersuchungen, die einen ersten Eindruck vom individuellen Risiko liefern, ratsam.
Häufige Fragen
- Was ist Herzinsuffizienz?
- Wie beginnt eine Herzinsuffizienz?
- Woran erkennen Betroffene, dass sie an Herzschwäche leiden?
- Wie gefährlich ist eine Herzinsuffizienz?
- Wie stirbt man bei Herzinsuffizienz?
- Herzschwäche – Was tun?
Eine Herzinsuffizienz (Herzschwäche, Herzmuskelschwäche) entsteht durch eine Funktionsstörung des Herzens, die mit einer verminderten Blutfüllung der Herzkammern oder einem reduzierten Auswurf des Blutes in den Körper einher geht. Der Organismus erleidet einen Mangel an Sauerstoff und Nährstoffe.
Abhängig von Art und Ursache können vielfältige Symptome auftreten. Kommt es vor allem zu einer verminderten Füllung des Herzens, so staut sich das Blut in Leber und Darm zurück, es kommt zu Verdauungsstörungen und Anstieg der Leberenzyme im Blut. Ist die Auswurfleistung des Herzens verringert, so können Schwindel, Müdigkeit und Erschöpfung auftreten, bei einem Rückstau des Blutes in die Lunge zudem Luftnot.
Hinweisend auf eine Herzschwäche ist vor allem eine Kombination von Beschwerden wie Luftnot, Schwäche, Bauchschmerzen, Müdigkeit oder Wassereinlagerung in der Lunge bei gleichzeitig vorbestehenden Erkrankungen, die das Herz belasten. Diese sind beispielsweise Diabetes, Bluthochdruck und Rauchen.
Die Herzinsuffizienz gehört zu den Haupttodesursachen in Österreich. Herzschwäche kann bei schnellem Voranschreiten innerhalb weniger Jahre zum Tode führen, wobei sich die Prognose für die Betroffenen nach dem ersten (durch die Herzschwäche verursachten) stationären Krankenhausaufenthalt noch einmal drastisch verschlechtert.
Vielfältige Prozesse im Organismus können bei einer Herzschwäche zum Tode führen, sei es durch die Herzinsuffizienz selbst, die auslösenden Erkrankungen oder eine Kombination hieraus. Durch den verlangsamten und erschwerten Blutfluss können Thrombosen entstehen, die als Lungenembolie akut zum Tode führen können. Bei höhergradigen Nierenfunktionsstörungen treten häufig Entgleisungen der Blutsalze auf. Leber und Darm können ihrer Arbeit nicht mehr nachgehen, wenn sie zu wenig durchblutet sind oder sich das Blut in ihren Venen staut. Bei fortgeschrittener Herzschwäche drohen lebensgefährliche Herzrhythmusstörungen.
Ist bereits eine Herzschwäche eingetreten, so gilt es keine Zeit mehr zu verlieren. In enger Zusammenarbeit mit dem/der behandelnden Arzt/-ärztin muss das Herz geschützt werden, indem alle Risikofaktoren für den Progress der Erkrankung dringend unterbunden und eine bestmögliche medikamentöse Behandlung eingeleitet werden. Bei Menschen mit Herzinsuffizienz muss eine engmaschig klinische Überwachung erfolgen. Um Verschlechterungen schnell zu erkennen und rasch reagieren zu können ist zudem eine umfassende Aufklärung über die Erkrankung erforderlich.